Una unidad de cuidados intensivos (UCI) es un servicio de salud que, como su nombre lo indica, funciona como una unidad.
Es decir, como un componente independiente dentro de la estructura hospitalaria, aunque necesariamente está relacionada con las demás partes del hospital.
La razón de ser de la UCI es brindar un cuidado integral que permita la monitorización y el apoyo de las funciones vitales amenazadas o insuficientes en pacientes en estado crítico.
Esto es, se encarga de casos muy delicados.
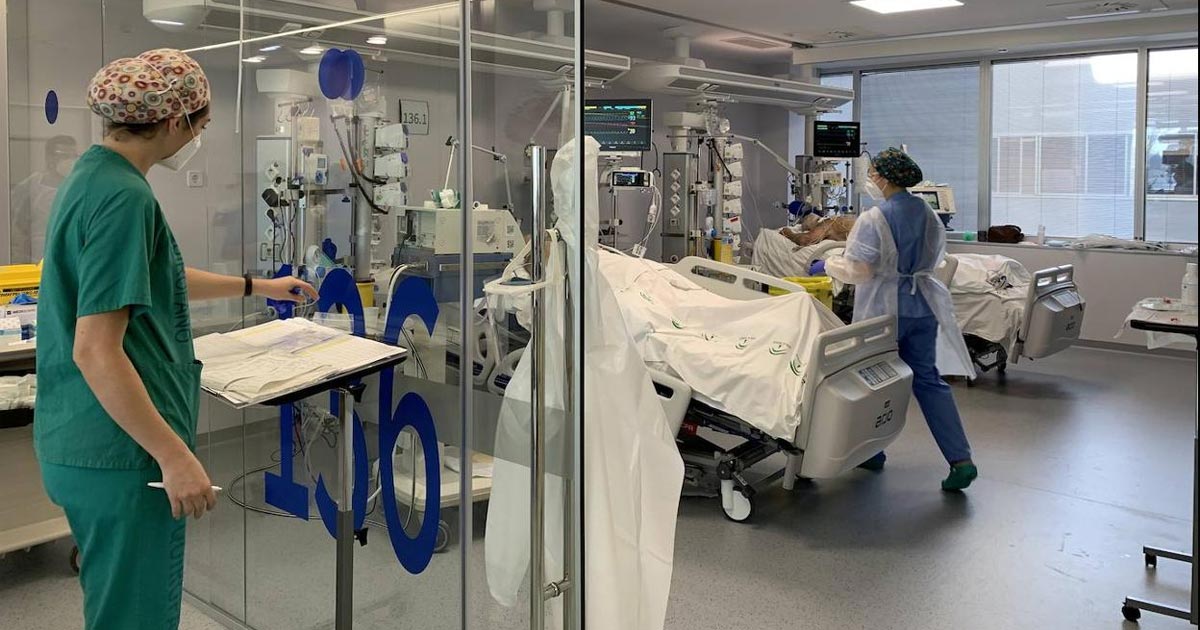
5 Recomendaciones para organizar adecuadamente una UCI
Se trata de un servicio vital dentro del funcionamiento del hospital, ya que es el área responsable de la atención, el diagnóstico, el tratamiento médico y quirúrgico de los pacientes que, por sus condiciones de salud, requieren de una asistencia especialmente cuidadosa.
Por lo tanto, la UCI debe organizarse de forma óptima.
En ese sentido, el Grupo de trabajo sobre mejora de la Calidad de la Sociedad Europea de cuidados intensivos (ESICM, por sus siglas en inglés) ha presentado sus recomendaciones sobre la organización adecuada de una UCI.
5 Recomendaciones para organizar adecuadamente una UCI
Niveles de atención en una UCI
La UCI debe contar con una clasificación en tres niveles:
- Nivel I: en el que los pacientes presentan signos de disfunción orgánica, por lo que requieren control continuo.
Se trata de pacientes con riesgos de insuficiencias agudas o que están en fase de recuperación de insuficiencias orgánicas. - Nivel II: los pacientes requieren monitorización acompañada de apoyo farmacológico o de dispositivos, a propósito de una insuficiencia orgánica de alcance mortal.
- Nivel III: requerido para los pacientes con insuficiencias en dos más órganos, lo que los lleva a un cuadro potencialmente mortal, por lo que urge la asistencia mediante dispositivos y fármacos, como asistencia respiratoria, tratamiento de reemplazo renal, etc.
Criterios funcionales en una UCI
La ESICM toma en cuenta las condiciones espaciales que deben considerarse en la organización de una UCI.
Al respecto, hace estas recomendaciones.
- Ubicación: Si bien la UCI es un servicio independiente, ello no significa que se trate de una unidad aislada pues, depende de servicios multidisciplinarios que solo puede brindar un hospital que funcione correctamente.
Ello significa que el hospital debe contar con servicios diagnósticos, clínicos, terapéuticos y quirúrgicos que deben tener una disponibilidad de 24 horas. - Tamaño: dependerá de factores como el tamaño del hospital, la zona geográfica, la densidad poblacional, etc.
En general, la UCI debe tener entre el 5% y el 10% de las camas del centro de salud.
personal médico de la UCI
En lo que se refiere al personal médico, la ESICM recomienda la existencia de la siguiente clasificación:
- Director: es quien asumirá la responsabilidad médica y administrativa de la UCI y deberá dedicarse a esta labor a tiempo completo.
Debe tratarse de un especialista con amplia formación y experiencia en los cuidados intensivos. - Miembros del personal médico: asisten al director en su labor médica y administrativa.
La cantidad de médicos requeridos debe basarse en el número de camas, el número de turnos por día, y cualquier otra consideración referente al personal disponible, pues esta área debe contar con personal médico las 24 horas del día, durante todos los días del año.
El personal médico es responsable la internación, el alta, así como de “los protocolos diagnósticos y terapéuticos para estandarizar la atención”.
También son atribuciones suyas la supervisión y enseñanza del personal médico en fase de capacitación.
- Médicos en capacitación: los médicos en capacitación en especialidades médicas o quirúrgicas podrán formar parte del personal médico de la UCI tras un año de capacitación en esta área.
Durante ese tiempo deberán estar bajo la supervisión de un especialista en cuidados intensivos.
Personal de enfermería de la UCI
- Jefa de enfermeras: debe ser una enfermera con amplia experiencia en los cuidados intensivos y debe ocuparse en esta labor a tiempo completo, aunque también debe contar con una enfermera que pueda reemplazarla.
Normalmente, no se dedica propiamente a la labor de enfermería, sino a colaborar con el director médico para el desarrollo de los protocolos. - Enfermeras: deben estar diplomadas en cuidados intensivos y medicina de urgencia.
La cantidad de enfermeras de la UCI debe calcularse en función del nivel de atención.
- Enfermeras en capacitación: se trata de las enfermeras que se encuentran en fase de aprendizaje.
No son sustitutas de las enfermeras, aunque se les pueden asignar el cuidado de pacientes de acuerdo con su fase de entrenamiento.
Profesionales paramédicos
Además de los médicos y enfermeras de cuidados intensivos, la UCI debe contar con el apoyo del siguiente personal capacitado:
- Fisioterapeutas: todos los días de la semana se requiere de un fisioterapeuta por cada 5 camas para los cuidados de nivel III.
- Técnicos: es fundamental contar con personal capacitado que se encargue de los equipos médicos.
- Técnico radiólogo y radiólogo: debe haber un técnico radiólogo y un radiólogo siempre disponibles.
- Nutricionista, fonoaudiólogo, psicólogo, terapeuta ocupacional, farmacéutico: durante las horas normales de trabajo debe estar disponible un profesional en cada una de esas áreas.
- Personal administrativo: por cada docena de camas en una UCI, se requiere de una secretaria médica.
Personal de limpieza: es importante que el personal encargado de la limpieza de la UCI esté especializado para ello, pues, deben conocer sobre “el control de las infecciones, la prevención, los protocolos y los riesgos de los equipos médicos”.
En zonas donde se hallen pacientes, la limpieza debe hacerse con la supervisión de enfermeras.
